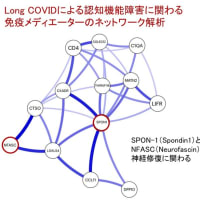
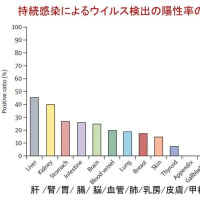
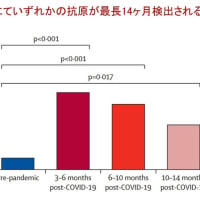
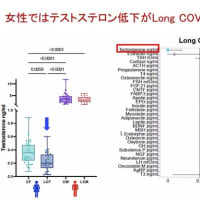
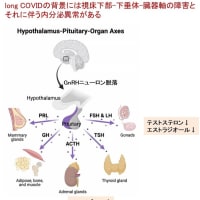
認知症や脳卒中,神経変性疾患などのため,誤嚥性肺炎を繰り返した患者さんが「胃ろうを作ってまで生きたいとは思わない.食べられないことがつらい.死んでもいいから口から食べたい」と訴えられることがある.このような訴えに対し,医療者や家族はどのように対応したら良いのであろうか?最近,若い主治医とこの問題に取り組んだので,順番に考えるべきポイントを提示したい.これらの考え方は,この問題に悩む家族にとっても参考になると思う.
1)患者さんがどういう疾患の,どのような時点にあるのかを理解する.
原因となる疾患の状態により嚥下障害の将来の状況や対策が大きく変わる.つまり進行する疾患,治癒しうる疾患,パーキンソン病のように症状が変動する疾患,機能維持が精一杯の疾患など,どのような疾患に伴う嚥下障害に当てはまるのかをまず理解する必要がある.
2)正確な評価と診断を行い,嚥下障害が治療できる状態か否かを明確にする.
嚥下障害の重症度,栄養状態,嚥下リハビリによる改善の可能性を正しく評価する.つまり倫理的判断以前に,1)と併せ,医学的事実を明らかにすることが大切である.このとき,年齢による差別(Ageism)や認知症合併による差別が起きないように注意する.
3)本人の意思決定能力・意思表示能力を確認する.
病状説明の理解,論理的思考,治療選択の意思表示が可能かを明らかにする.つまり認知機能障害により,口から食べることによってどのような事態が生じるのか,生命に危険が及ぶことを理解しているのかを把握する必要がある.また認知機能が保たれていても,神経変性疾患などでは運動症状により,意思の表出ができない可能性がないか確認し,必要があれば「コミュニケーション障害」に対する介入を開始する.
4)「死んでもいいから食べたい」という訴えの真意を探る.
もし意思決定能力・表示能力が保たれていた場合,「患者さんの発言は本心であるのか,食べることを安易に考えている可能性はないか,自暴自棄になって出た言葉ではないのか,考えは一貫しているのか」を確認する.その言葉が本心であった場合,なぜそれほどまで口から食べることにこだわるのか,なぜ胃ろうをそれほどまでに拒否するのか,その考え方の背景にあるものを深く探っていく.これはそのような考え方が培われた環境や生き方について理解することでもある.
5)家族の考えを探る.
意思決定能力・表示能力が保たれていない場合,家族の代理判断が行われることになる.「代理判断」は患者の考えを推測し,患者本人の最善の利益に適ったものである必要があり,家族自身の都合で判断されるものであってはならない.例えば年金や相続問題といった利益相反や虐待などが隠れていないのか注意が必要である.また家族内での意見の不一致についても確認する.
6)1人で考え込まず,倫理カンファレンスを行う.
臨床倫理的問題全体に言えることであるが,決して一人で考え込まないことである.経験的に,患者さん想いの医療者であればあるほど,患者さんの立場を優先し,冷静な臨床倫理的判断が困難になることがある.
7)倫理的ジレンマの原因を見つける.
まずJonsenによる臨床倫理4分割法を用いて,「医学的適応」「患者の意向」「QOL」「周囲の状況」について情報の整理を行う.そのうえで,臨床倫理の4原則,つまり「自律尊重原則(respect for autonomy)」,「無危害原則(non-maleficence)」,「善行原則(beneficence)」,「正義原則(justice)」について考え,現在の問題が,どの倫理原則の対立により生じているかを理解する.通常,「本人の願望を尊重することは良いことだ」とする自律尊重原則と,「肺炎を予防し栄養状態を改善することは良いことだ」とする善行原則,ないし「患者さんに危害を与えてはいけない」とする無危害原則が衝突(コンフリクト)を起こしている.
また患者さんと医療者間にもコンフリクトが生じうる.医療者側は,食べさせ,肺炎を起こし死亡したら,法的責任を追及されるかもしれないという不安を持つ.すなわち医療者が法的な不安を持たないことと,本人が食べて幸せを感じることの間に倫理的価値の対立が生じるのである.
8)患者さんの最善利益(best interests)を考える.
対立する倫理原則の優先順位をどのように決めるかは,患者さんにとっての最善利益がどこにあるのかを探るということである.当然,最善利益は各人により異なるため,この問いに対する結論も異なってくる.ただし結論を出す以上に大切なことは「話し合いやコミュニケーションのプロセス」である.医師は医学的事項や倫理的事項に関して提示し,患者さんや家族が結論を出すための支援を行う.そしてadvanced care planning(ACP)やshared decision making(SDM)につなげていく.
9)誤嚥・窒息を極力防ぐ.
経口摂取を認める,ないし黙認するという結論に達した場合であっても,できるだけ誤嚥や窒息の危険を減らすための嚥下リハビリや食形態の工夫といった取り組みを行う.
まとめ
摂食嚥下の倫理的問題は上述のようなステップを踏むことで,問題の本質に近づくことはできる.そのうえで患者さんが大切にしているものはなにか,それに対する家族の思いはどうかを探っていく必要がある.それは決して容易なことではないが,ひとりではなくチームとして情報を入手し,ともに考え,より善い方向に導く必要がある.
なおこのトピックスは,本年10月19日(土)に岐阜市にて行われる第15回日本神経筋疾患摂食・嚥下・栄養研究会学術集会の特別講演で,浜松市リハビリテーション病院院長,藤島一郎先生にご講演をいただく予定である.ぜひご参加いただきたい.
参考文献:いずれの書籍も大変わかりやすく書かれており,勉強になります.
臨床倫理入門
摂食嚥下障害の倫理

1)患者さんがどういう疾患の,どのような時点にあるのかを理解する.
原因となる疾患の状態により嚥下障害の将来の状況や対策が大きく変わる.つまり進行する疾患,治癒しうる疾患,パーキンソン病のように症状が変動する疾患,機能維持が精一杯の疾患など,どのような疾患に伴う嚥下障害に当てはまるのかをまず理解する必要がある.
2)正確な評価と診断を行い,嚥下障害が治療できる状態か否かを明確にする.
嚥下障害の重症度,栄養状態,嚥下リハビリによる改善の可能性を正しく評価する.つまり倫理的判断以前に,1)と併せ,医学的事実を明らかにすることが大切である.このとき,年齢による差別(Ageism)や認知症合併による差別が起きないように注意する.
3)本人の意思決定能力・意思表示能力を確認する.
病状説明の理解,論理的思考,治療選択の意思表示が可能かを明らかにする.つまり認知機能障害により,口から食べることによってどのような事態が生じるのか,生命に危険が及ぶことを理解しているのかを把握する必要がある.また認知機能が保たれていても,神経変性疾患などでは運動症状により,意思の表出ができない可能性がないか確認し,必要があれば「コミュニケーション障害」に対する介入を開始する.
4)「死んでもいいから食べたい」という訴えの真意を探る.
もし意思決定能力・表示能力が保たれていた場合,「患者さんの発言は本心であるのか,食べることを安易に考えている可能性はないか,自暴自棄になって出た言葉ではないのか,考えは一貫しているのか」を確認する.その言葉が本心であった場合,なぜそれほどまで口から食べることにこだわるのか,なぜ胃ろうをそれほどまでに拒否するのか,その考え方の背景にあるものを深く探っていく.これはそのような考え方が培われた環境や生き方について理解することでもある.
5)家族の考えを探る.
意思決定能力・表示能力が保たれていない場合,家族の代理判断が行われることになる.「代理判断」は患者の考えを推測し,患者本人の最善の利益に適ったものである必要があり,家族自身の都合で判断されるものであってはならない.例えば年金や相続問題といった利益相反や虐待などが隠れていないのか注意が必要である.また家族内での意見の不一致についても確認する.
6)1人で考え込まず,倫理カンファレンスを行う.
臨床倫理的問題全体に言えることであるが,決して一人で考え込まないことである.経験的に,患者さん想いの医療者であればあるほど,患者さんの立場を優先し,冷静な臨床倫理的判断が困難になることがある.
7)倫理的ジレンマの原因を見つける.
まずJonsenによる臨床倫理4分割法を用いて,「医学的適応」「患者の意向」「QOL」「周囲の状況」について情報の整理を行う.そのうえで,臨床倫理の4原則,つまり「自律尊重原則(respect for autonomy)」,「無危害原則(non-maleficence)」,「善行原則(beneficence)」,「正義原則(justice)」について考え,現在の問題が,どの倫理原則の対立により生じているかを理解する.通常,「本人の願望を尊重することは良いことだ」とする自律尊重原則と,「肺炎を予防し栄養状態を改善することは良いことだ」とする善行原則,ないし「患者さんに危害を与えてはいけない」とする無危害原則が衝突(コンフリクト)を起こしている.
また患者さんと医療者間にもコンフリクトが生じうる.医療者側は,食べさせ,肺炎を起こし死亡したら,法的責任を追及されるかもしれないという不安を持つ.すなわち医療者が法的な不安を持たないことと,本人が食べて幸せを感じることの間に倫理的価値の対立が生じるのである.
8)患者さんの最善利益(best interests)を考える.
対立する倫理原則の優先順位をどのように決めるかは,患者さんにとっての最善利益がどこにあるのかを探るということである.当然,最善利益は各人により異なるため,この問いに対する結論も異なってくる.ただし結論を出す以上に大切なことは「話し合いやコミュニケーションのプロセス」である.医師は医学的事項や倫理的事項に関して提示し,患者さんや家族が結論を出すための支援を行う.そしてadvanced care planning(ACP)やshared decision making(SDM)につなげていく.
9)誤嚥・窒息を極力防ぐ.
経口摂取を認める,ないし黙認するという結論に達した場合であっても,できるだけ誤嚥や窒息の危険を減らすための嚥下リハビリや食形態の工夫といった取り組みを行う.
まとめ
摂食嚥下の倫理的問題は上述のようなステップを踏むことで,問題の本質に近づくことはできる.そのうえで患者さんが大切にしているものはなにか,それに対する家族の思いはどうかを探っていく必要がある.それは決して容易なことではないが,ひとりではなくチームとして情報を入手し,ともに考え,より善い方向に導く必要がある.
なおこのトピックスは,本年10月19日(土)に岐阜市にて行われる第15回日本神経筋疾患摂食・嚥下・栄養研究会学術集会の特別講演で,浜松市リハビリテーション病院院長,藤島一郎先生にご講演をいただく予定である.ぜひご参加いただきたい.
参考文献:いずれの書籍も大変わかりやすく書かれており,勉強になります.
臨床倫理入門
摂食嚥下障害の倫理